Me han pedido que firme un papel en la residencia geriátrica
Publicado: enero 31, 2018 | Autor: arigax | Archivado en: La portavocía de D. José: un anciano con demencia superviviente en un entorno social y sanitario de locura, Legislación, Para pensar | Tags: ancianos, derechos humanos, geriatria, instituciones públicas, maltrato, residencias | Deja un comentario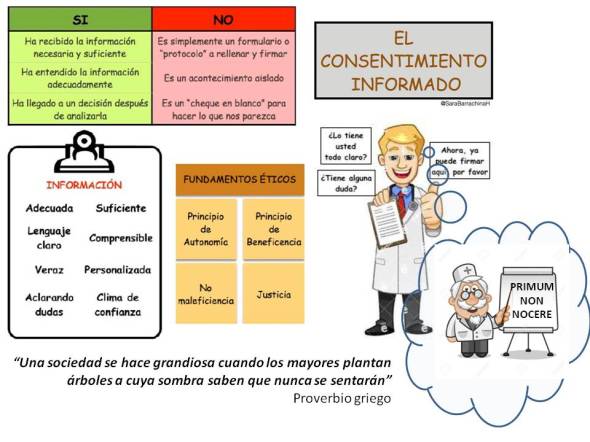
Un papel que se entrega a firmar al residente de un geriátrico o a su tutor legal puede ser precisamente eso: un CONSENTIMIENTO INFORMADO, una gran conquista del derecho, un instrumento básico para garantizar los principios éticos que los profesionales deben mantener para con los pacientes (no maleficiencia, beneficiencia, autonomía y justicia), regulado por la Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica. Por ejemplo: se tramitan en la aplicación procedimientos invasivos con algún riesgo, como el sondaje urinario, extración de un tapón de cera, o cualquier otro procedimiento con ciertos riesgos que tiene – o no -diversas alternativas. El derecho sanitario se ha tomado muy en serio la correcta información y tramitación de consentimientos, ya que actualmente, el 70% de las reclamaciones por daños sanitarios son debidas a vicios en el consentimiento informado.
Aunque la prestación de atención sanitaria no es el fin de la mayoría de residencias geriátricas , sí que tienen como obligaciones:
-
- La «protección contra los riesgos que puedan afectar su salud o seguridad», como cualquier otro servicio ofertado a consumidores y usuarios (Art. 8 del RDL 1/2007 del 16 de noviembre, Ley General para la Defensa de los Consumidores y Usuarios)
- “Facilitar y potenciar el mantenimiento de la autonomía de la persona mayor” (principio fundamental, del Libro Blanco de Atención a la Dependencia del IMSERSO).
|
Veamos:
|
LO DESEABLE/ LO QUE DICE LA CIENCIA |
LA REALIDAD |
En relación al mantenimiento saludable de la persona mayor:El ejercicio físico y la movilidad es una intervención fundamental para el mantenimiento de la funcionalidad física, del bienestar emocional y calidad de vida de personas institucionalizadas, incluso en los ancianos más frágiles. La prevención de la inmovilidad es uno de los objetivos médicos clave frente a los síndromes geriátricosSobre las sujeciones que limitan la movilidad:El deterioro físico y funcional se asocia al uso de contenciones físicas; el declive cognitivo se acentúa cuando se usan contenciones físicas y/o químicas.El modelo de atención centrada en la persona proporciona mejores resultados sobre la funcionalidad de los mayores que el modelo basado en el uso de sujeciones físicas y químicas, sin que necesariamente aumenten las caídas o la gravedad de las mismas.La eliminación de sujeciones no se relaciona con aumento de caídas y sí con aumento de autonomía y bienestar de las personas. |
Las inspecciones de residencias: constatan que las inmovilizaciones irregulares y forzadas son las infracciones más frecuentes (datos publicados de Bizcaia, en general desconocido en resto de España).Los estudios comparativos de la atención a mayores institucionalizados señalan que España destaca entre los países europeos por la inferior calidad de vida, y el mayor uso de contenciones físicas y químicas en residencias geriátricas (European RightTimePlaceCare Study)Estudios españoles de las consecuencias de la institucionalización objetivan que se relaciona con aumento del deterioro funcional y deterioro cognitivo.Las actividades preventivas sanitarias como el ejercicio físico son deficitarias en residencias geriátricas españolas.
|
Sobre las sujeciones, su información y consentimiento en geriátricos:
|
|
Nota: las barras de la cama también se consideran contención física si no suponen una ayuda sino un obstáculo a la movilidad voluntaria, y no pueden ser retiradas por la propia voluntad del paciente .
|
Sí, y además es requisito el registro con todos los detalles en la historia clínica. Así lo avalan los juristas Pilar García y Juan Luis Beltrán – brillantemente explicado en su análisis jurídico del Decreto Foral de contenciones en residencias navarras-, la revisión sobre aspectos médicolegales de las contenciones físicas o farmacológicas (2014), el Comité Bioético de España y la Comisión Central de Deontología de la Organización Médica Colegial. Por tanto, la aplicación de sujeciones físicas tiene que ajustarse a la Ley 41/2002.
En consecuencia ello supone:
⊗ Para el usuario o paciente: su pleno reconocimiento como ser con dignidad y autonomía ante las decisiones o propuestas de profesionales que lo tratan o cuidan. Desde 2011 el Tribunal Constitucional ha elevado el consentimiento informado a autentica categoría de derecho fundamental del usuario, con la consecuencia de una protección cualificada (STC 37/2011).
⊗ Para el profesional: garantiza la verificación de los principios éticos y deontológicos que deben guiar su ejercicio profesional y la lealtad hacia sus pacientes.
Por supuesto, la tramitación del consentimiento informado para uso de un medicamento cuando se usa como sujeción química está ya perfectamente estandarizado y es imperativo legal cuando no tiene esa indicación terapéutica autorizada, como para cualquier otro medicamento usado en condiciones fuera de ficha técnica. Por ejemplo, se debe tramitar con ciertos neurolépticos, como quetiapina cuando se usa en personas que no padecen esquizofrenia ni trastorno bipolar.
|
El médico responsable de la persona en condiciones ordinarias (médico de cabecera, si es el caso), por consideración unánime, y corroborado por el Defensor del Pueblo personalmente.
Se fundamenta en el hecho de que existen argumentos jurídicos, éticos y científicos para trazar fronteras claras entre el uso terapéutico y el abuso de las contenciones, por lo cual sólo son admisibles en el contexto de un uso terapéutico, debidamente justificado, explicitado y analizado dentro del contexto clínico del paciente, para garantizar el cumplimiento de los principios de no maleficencia y beneficencia. Como tal medida terapéutica, requiere valoraciones clínicas que pueden entrañar cierta complejidad, algunas competencia exclusiva médica: desde potenciales riesgos psicológicos – a veces más que evidentes – a estimar el riesgo de muerte inmediata (dos casos conocidos de pacientes jóvenes en 2017), o del riesgo de precipitación de delirium, sin olvidar los riesgos por accidentes o negligencias fatales, el posible declive físico y cognitivo, o el simple deterioro de la calidad de vida por la privación del único elemento que ha demostrado mejorarla, el ejercicio físico.
Sólo en caso de urgencia vital inminente, si no está el médico presente, puede un enfermero indicar la contención, comunicándola al médico lo antes posible, para que se prescriba y se documente debidamente, o proceder a comunicación judicial si no existe consentimiento del afectado y se prevee mantener la medida.
Y sólo en caso de lo que se denomina “necesidad terapéutica” podrían actuar sin informar: en caso de riesgo para la salud pública o en caso urgencia vital e inmediata, y que se dé, simultáneamente, la circunstancia de que el sujeto no esté en condiciones de tomar decisiones. En tal caso deben comunicarse al ministerio fiscal lo antes posible para garantizar la preservación de los derechos del paciente. También, siempre que sea posible, en este caso, se debe informar a los familiares o acompañantes de la necesidad de aplicar esta medida, solicitando el consentimiento para la misma por escrito, y asegurando que el paciente participe en la medida de lo posible en la toma de decisiones a lo largo del proceso sanitario.
Muy importante: nunca se podrá justificar una contención física por la comodidad o mejor descanso del personal sanitario o cuidadores.
|
El médico responsable del paciente es el garante de que reciba la información y su interlocutor legal. No obstante, si hay varias profesionales que participan en el proceso, cada uno de ellos debería informar en el campo de sus funciones propias.
La realidad de los centros geriátricos es muy hetereogénea en lo que se refiere a la atención médica al usuario, pudiendo darse la circunstancia que se deban de sintonizar dos opiniones médicas (el del geriátrico y el de cabecera), lo que no debería afectar a la oferta de una información adecuada. En la práctica resulta que los enfermeros de las residencias son, a día de hoy, por proximidad y organización laboral, los que toman la iniciativa con gran frecuencia, y que en tal caso tendrán la obligación de solicitar la ratificación al médico responsable con la mayor celeridad posible si es que actúan por razón de urgencia. Y si no es urgencia deberán esperar.
|
La información al paciente ha de ser puntual, correcta, veraz, leal, continuada, precisa, exhaustiva, comprensible (adaptada al nivel de conocimientos del destinatario), y también debe ser suficiente, con datos claros y precisos, para poder decidir sin coacciones ni tergiversaciones. Para dar cumplimiento a esto, la Ley Foral sobre la aplicación de sujeciones en el ámbito asistencial de residencia, especifica que se deberá incluir al menos:
-Identificación y descripción del tipo de sujeción a aplicar;
-Objetivos de la aplicación;
– Beneficios que se esperan alcanzar;
– Inexistencia de alternativas razonables a la aplicación;
– Consecuencias previsibles de la aplicación;
– Consecuencias previsibles de no utilizar sujeciones;
– Riesgos frecuentes de la aplicación;
– Riesgos poco frecuentes, cuando sean de especial gravedad y estén asociados a la aplicación por criterios científicos
– Riesgos y consecuencias en función de la situación del afectado y sus circunstancias personales;
– Contraindicaciones
También se debería especificar el tiempo que se mantendrá la medida, además de los procedimientos de supervisión.
El consentimiento informado debe ser explícito para la situación y en el mismo momento en el que se va a tomar la decisión, no considerándose válidos los consentimientos genéricos ni los diferidos en el tiempo.
Cada consentimiento informado debe acompañarse de un documento revocatorio.
|
Según la ley 41/2002 el consentimiento debe ser por norma general oral, y escrita en supuestos tasados: intervenciones quirúrgicas, procedimientos invasivos y actuaciones que entrañen riesgo notorio para el paciente. Nos encontramos con la gran imprecisión de determinar si el uso de una contención física puede suponer un “riesgo notorio”, y por tanto requiere consentimiento escrito. Por su vulneración de un derecho fundamental como es la libertad de la persona, su repercusión sobre la calidad de vida, y por el nivel de fragilidad de la población concernida, el escrito es la recomendación que realizan diversas guías. El Comité Bioético de España establece que “el consentimiento informado de una contención debe ser, en todo caso, por escrito cuando vaya a utilizarse más allá de un episodio agudo motivado por un riesgo vital urgente, por considerar que nos encontramos ante procedimientos que suponen riesgos o inconvenientes de previsible y notoria repercusión sobre la salud del paciente y atentan contra derechos fundamentales de las personas como la libertad, y contra principios y valores como la dignidad y la autoestima, entrañando, además, riesgos físicos y psíquicos”.
Hay que tener en cuenta, en cualquier caso, que dada la necesaria coordinación y aclaración mutua entre profesionales de distintos ámbitos (sociales y sanitarios), que posiblemente no compartan acceso a una historia clínica única, el consentimiento escrito es el único que tiene valor probatorio en el caso de malentendidos, o si se precisa intervención judicial.
Siempre se debe dejar constancia escrita en la historia clínica de las las condiciones de aplicación de la contención.
|
Fuera de los supuestos de riesgo para la salud pública o necesidad vital urgente, la intervención debe ser consentida por el paciente o, en caso de incapacidad, debe de ser prestado consentimiento por representación (tutor o familiar más próximo), sin que ello no sea excusa para recabar la posible opinión o actitud de la persona afectada, ya que como aclara el profesor Juan Siso, una cosa es una persona incapacitada y otra una persona incapaz para manifestarse inequívocamente ante cuestiones tan básicas como la restricción de la libertad de movimientos.
La prestación del consentimiento por representación se hará siempre en favor del paciente y con respeto a su dignidad personal, atendiendo siempre al mayor beneficio para la vida o la salud.
|
Tal y como especifica el Defensor del Pueblo tiene que someterse a consideración judicial.
El profesor Juan Siso también aclara que deberá comunicarse al juez la aplicación de contenciones en el caso de que el internamiento previo de la persona haya sido involuntario (decidida por familiares o tutor), ya que se trata de acciones independientes contra la libertad individual.
La ley 41/2002 contempla la posibilidad del alta médica en el caso de que el paciente no acepte el tratamiento ofertado como más aceptable según criterio médico, lo que difícilmente se puede dar en un residente de un geriátrico sin generar una situación de desamparo. El cuidado sin sujeciones es una realidad posible, que obviamente requiere de la aplicación de medios por parte de la residencia (formación, técnología, recursos humanos…), medios que deberían ser conocidos e informados como alternativa por el médico, e idealmente informados como tal posibilidad. La realidad puede ser más cruda, ya que el sistema de atención a la dependencia durante años no ha podido garantizar, entre otras cuestiones, la profesionalidad y formación de los trabajadores, lo que a día de hoy teóricamente ya debería estar solventado.
|
El médico debe respetar la lex artis, que está por encima de las preferencias del paciente, y además tiene obligación de lealtad y honestidad para con él. En ese caso, si como médico no aprueba la medida, deberá especificarlo así.
Si aún así comprueba que la familia o la residencia aplicaran la contención, como profesional se vería obligado a comunicar el hecho a sus superiores, así como a la autoridad judicial o al ministerio fiscal (Art. 262 de la Ley de Enjuiciamiento Criminal) puesto que se trataría de una vulneración de derechos fundamentales por partida doble (derecho a la libertad, y a la información), en una persona en situación de posible vulnerabilidad. De igual modo estaría obligado a comunicar sospecha de infracción, si casualmente observa, en el ejercicio de su trabajo, contenciones irregulares o injustificadas en personas distintas a la que está asistiendo en la residencia.
|
La tramitación irregular u omisión de un consentimiento informado necesario se considera «mala praxis», puede tener para el profesional y la institución repercusiones legales administrativas, civiles e incluso penales.
Si el consentimiento está viciado, al no conocer el paciente las consecuencias de la intervención, los riesgos, las posibles alternativas y las contraindicaciones, se considera un consentimiento nulo.
Para la jurisprudencia, la existencia de un consentimiento informado no obliga al paciente a asumir cualesquiera de los riesgos derivados de una prestación asistencial inadecuada, ni tampoco está obligado a asumir un mal funcionamiento del centro.
El médico y el centro tienen obligación de medios, no de resultados. Aquí reside otra peculiaridad del consentimiento de contenciones prescritas por médicos dependientes del sistema sanitario: el médico normalmente valora e informa, pero no aplica ni la supervisa directamente la sujeción ya que ello depende de trabajadores del ámbito social. Por tanto, en teoría el médico sólo se responsabilizaría de la adecuada valoración que sustenta la toma de decisión, pero la obligación de medios conforme a sus recomendaciones correspondería a la residencia (por ejemplo, las posibles alternativas no farmacológicas a la contención, en el tratamiento de trastornos psicoconductuales) .
En un principio la ausencia de consentimiento informado sólo se consideraba indemnizable si existían daños físicos. Las últimas sentencias han reconocido que la falta de consentimiento informado en sí misma se debe indemnizar como un daño moral autónomo.
La cuestión es que en el caso concreto de consentimientos omitidos en contenciones no existe tanta jurisprudencia como para las cirugías, por ejemplo. Teniendo en cuenta que el uso irregular de sujeciones sin mediar un consentimiento informado podría incumplir los estándares frente a las medidas cohercitivas establecidas por el Comité Europeo para la Prevención de la Tortura y de las Penas o Tratos Inhumanos o Degradantes, tal vez se podría argumentar la comisión de daños tales como la vejación, la tortura …(opinión propia)
(Información extraída fundamentalmente de: Responsabilidad penal por daños producidos por omisión o deficiencia del consentimiento informado en tratamientos médicos-quirúrgicos http://www.aeds.org/XXIIIcongreso/ponencias/TFM-Johanna-E.Merizalde-Veliz.pdf)
Varios modelos consentimientos informados que se ajustan a la legalidad son los siguientes:
- de Confederación Española de Organizaciones de MAyores (CEOMA)

- de la Ley Foral de Navarra

Durante la estancia de D. José en dos residencias geriátricas públicas, me ofrecieron como su tutora al menos tres PAPELES para someterlo físicamente con uso de sujeciones mecánicas. Ninguno de ellos fue presentado ni informado por el médico, aunque los protocolos del centro geriátrico sí lo incluían como parte inexcusable del proceso de contención, lo que me corroboró el propio Defensor del Pueblo al pedirle amparo por las desavenencias que surgieron.
Tengo que confesar que la primera vez que me presentaron uno de estos papeles era absolutamente ignorante del tema, aunque D. José ya había sufrido consecuencias adversas por su uso (úlcera de presión en el talón por fricción en la cama del hospital por intentar zafarse de un cinturón de sujeción a la cama –sin vendaje de tobillos- y que requirió varios meses de curas; atención urgente por atrapamiento en las barras de la cama en la residencia) y su actitud me había abierto los ojos a la triste pugna por la dignidad que sería el resto de sus días.
También hubo varios intentos bochornosos de imponer el consentimiento, y –como no- aplicación de contenciones porque sí.
Estas fueron las situaciones:
23/8/2013: PAPEL que me dio a firmar la directora del geriátrico, con el fin de autorizar uso de contención con silla-trona y barandillas en la cama, sin prescripción médica, sin especificar duración de la medida, sin detalle de posibles riesgos ni alternativas, sin constancia de medidas de supervisión y sin documento revocatorio anexo. ¿Motivo? Contradictorio entre la información verbal (“no puede pasear por el pasillo”), y lo que vagamente recuerdo que figuraba –si es que figuraba- en el PAPEL (¿prevención de caídas?). No se me entregó copia. El precipitante de la entrega fue mi solicitud al médico de ajuste farmacológico de los psicofármacos prescritos por teléfono días previos, que estaban siendo mal supervisados (siendo benevolente) por las enfermeras, ya sus efectos adversos eran más que evidentes (sedación excesiva, descoordinación, caídas repetidas desde la prescripción…), por lo que además hubo de requerirse atención en urgencias. Firmé el PAPEL, temerosa por la situación de sobremedicación en la que estaba, dejándome seducir con las promesas de bienestar.
La obsesión de la directora y del personal por evitar que los residentes caminaran por el pasillo (y su extraña consideración de que debían llegar a su habitación ¿levitando?) llegó a límites insospechados.
La noche del 23 al 24 de agosto fue noche de insomnio, recordando los gustos y los deseos de D. José (“yo no he cometido ningún delito, no tengo que estar atado”), mi compromiso ante el juez como su tutora (“Velar por los intereses del tutelado, procurarle alimentos y promover la recuperación de su capacidad y mejor inserción social”) y mis conocimientos y convicciones como persona y profesional.
24/8/2013 : envié por correo un PAPEL revocatorio del consentimiento firmado el día previo enviado, dejando constancia clara de lo que consideraba que suponían las condiciones de su cuidado digno y saludable, dentro de las posibilidades del medio, es decir, mostrando flexibilidad para poder usar contención en los casos (supuestamente excepcionales) de que no hubiera custodia. Flexibilidad que mostré porque, en un centro que se suponía diseñado para atender a personas con discapacidades, las barreras arquitectónicas eran ciertamente increibles, altamente peligrosas para una persona desorientada (ascensor que se cerraba en segundos, escaleras situadas justamente enfrente de la sala de estar, pasillos llenos de enseres que entorpecían posibilidad de uso de pasamanos de apoyo, estancias de libre acceso con bártulos y productos que no deberían ser accesibles…) .
9/10/2013: PAPEL revocatorio definitivo, redactado por la dirección (de n
uevo sin conocimiento ni opinión de su médico) y que se me dió por mis protestas por el uso continuado de contenciones del que estaba siendo objeto D. José, supuestamente amparadas en la excepcionalidad consentida. La oposición a la medida y situación de angustia con que las vivía D. José eran evidentes (aunque nadie parecía percatarse de ello, aparte de mí), y en ese tiempo D. José hubo de ser atendido de urgencia en una ocasión (15/9/2013) por atrapamiento en las barras de la cama.
28/2/2014 (viernes por la tarde): PAPEL de consentimiento informado que me dio por la enfermera, ante inquietud vespertina y tendencia meterse en habitaciones ajenas, desorientado, para acostarse. En el PAPEL sorprendentemente se especificaba que era medida acordada con el médico, que ni estaba, ni se le esperaba. Añadí una nota de mi puño y letra, especificando la falsedad de este punto, así como una serie de condiciones no especificadas: medida puntual, reversible… Tampoco se me entregó copia.
2/3/2014: reclamación por la extralimitación abusivo de la contención aplicadas (uso de cinturones además de la silla-trona y además las 24 horas sin justificación ninguna).
6/3/2014: llamada telefónica aclarándoseme que estaba siendo grabada, para solicitarme que firmara otro PAPEL autorizando uso de cinturones pélvicos. Sólo quedó claro de la conversación que D. José se iba a oponer inevitablemente a tal medida.
12/3/2014: nueva llamada telefónica de la directora para requerirme la firma del PAPEL consintiendo uso de cinturones. Tras manifestarle mi oposición a la medida, la llamada hubo de finalizarse, porque la señora sufrió una especie de enajenación transitoria, y comenzó a proferir gritos con amenazas de expulsión. De ese día es la única anotación que existe en la historia clínica de D. José sobre el uso de contención física, especificada como una pauta en diferido, y sin haber profundizado ni aclarado las circunstancias concretas de «riesgo» ni el potencial real del mismmo.
25/7/2014: tras requerir amparo al Comité Ético en Intervención Social de Asturias, este emitió un informe corroborando los derechos de D. José de disfrutar de su entorno con las adaptaciones ambientales necesarias para su seguridad. Propusieron un PAPEL como consentimiento informado genérico, sin especificación de riesgos, ni alternativas, ni reconociendo la necesidad de prescripción médica. ¿Argumento que se me dio por el incumplimiento de la Ley 41/2002 de este PAPEL? Que esta Ley es aplicable exclusivamente al ámbito sanitario, y no al social. Y sin embargo, en el PAPEL del consentimiento propuesto constaba que «el personal sanitario del centro…«
El último semestre de 2014, el acoso para la imposición de sujeciones permanentes se hizo insoportable, ya que el procedimiento de persuasión consistía básicamente en poner en riesgo su seguridad denegándole sus elementos de apoyo para caminar (andador o bastón). La solicitud de traslado fue ineludible, al tiempo que comuniqué al Defensor del Pueblo el desamparo institucional. El Defensor del Pueblo contestó con el traslado ya ejecutado.
19/1/2015: en el contexto de llegada a una nueva residencia, a la que entregué el informe del Comité Ético en Intervención Social, el enfermero especificó en su historia social: “No se aplicarán medidas de seguridad salvo barras en la cama” (lo que supe más de dos años después). Sin comunicación al médico, sin PAPEL de consentimiento, etc, etc. A D. Jose se le encontró varias veces caído en el suelo de la habitación tras acostarlo los meses siguientes, supongo que tras sortear las barras.
17/10/2015: presentación de un PAPEL para consentir el uso de una sábana fantasma, en el contexto de un intento de solventar las quejas de las auxiliares, porque D. José manipulaba el pañal ante sus urgencias intestinales nocturnas. Mi propuesta alternativa de uso de un pijama especialmente diseñado para esos casos, fue rechazado por los trabajadores por cuestión de su conveniencia (requería abrochar corchetes, lo que al parecer supone un esfuerzo adicional).
De acuerdo con el protocolo de la institución, dada la discrepancia entre los trabajadores y la tutora (apoyada en este caso por el Comité Ético en Intervención Social), se tendría que presentar el caso ante el juez para tomar decisión tras escuchar a ambas partes. No se hizo. Por algo será. ¿Y se están enterando los jueces del nivel de indefensión que están sufriendo los ancianos de este país?






